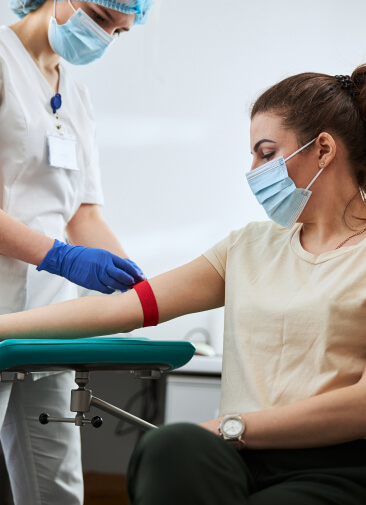
Сколько жизней спасет переливание искусственной крови
Эритроциты — одна из важнейших составляющих человеческой крови. Эти клетки — самые многочисленные и отвечают за перенос кислорода из легких к тканям и органам, а также удаление углекислого газа. Британские ученые приступили к клиническим испытаниям на красных кровяных тельцах (еще одно название эритроцитов), которые были выращены в лабораторных условиях из стволовых клеток. Если подтвердится, что искусственные клетки крови такие же функциональные, как и обычные, это станет шансом на спасение для очень многих людей, которым требуется переливание крови.
Система сбора и использования донорской крови
Каждые две секунды в мире появляется пациент, которому требуется переливание крови. Это не всегда происходит в тех случаях, когда человек потерял ее в большом количестве. Процедура нужна и тем, кто страдает заболеваниями кроветворной системы, например анемией или лейкемией. В особой группе риска находятся те, кто имеет редкую группу крови и отрицательный резус-фактор. Цельная кровь используется далеко не во всех случаях. Чаще всего переливают ее отдельные компоненты: кому-то нужны эритроциты, кому-то — тромбоциты, а кому-то — препараты плазмы. Отдельные компоненты при надлежащих условиях могут храниться от суток до пяти лет, в том числе в замороженном состоянии. Хранят кровь в специальных пластиковых пакетах, в которые добавляют средство от ее сворачивания и консервант.
Обычно за один раз донор сдает 450 мл крови (одна донация), эта доза способна спасти жизни двух-трех человек. По сведениям ВОЗ, каждый год в мире сдается примерно 119 млн донаций. И это не так много с учетом населения планеты в 8 млрд жителей. При этом около 40% всех донаций приходится на государства с высоким уровнем дохода, но даже этого количества недостаточно. Что уж говорить о развивающихся государствах: только в Индии каждый день из-за того, что не хватает донорской крови, гибнет около 12 тыс. человек.
Те, кто имеет хорошее здоровье, могут сдавать кровь раз в два месяца. Чаще это делать не рекомендуется, так как за меньший период времени донор вряд ли сможет возместить потерю железа. Остальные вещества восстанавливаются в более короткий срок.
Противопоказаниями к донорству является наличие сифилиса, ВИЧ-инфекции, туберкулеза, гепатита, онкологии, заболеваний крови и сердца, а также других серьезных болезней. К здоровому добровольцу предъявляется минимум требований: нормальный индекс массы тела, возраст старше 18 лет, отсутствие вирусных инфекций на момент сдачи крови.
Дефицит донорского материала
Система по сбору и использованию донорской крови отлажена далеко не везде. Пожалуй, главная проблема — равнодушное отношение к проблемам ближних. Например, в США около 37% населения может сдавать кровь. Но делает это менее 10%, и чаще всего — не больше одного раза в год. В нашей стране все еще плачевнее. Число доноров от общей численности населения составляет около 0,88%. При этом из тех, кто потенциально готовы сдать кровь, 74% согласны стать донорами для близких людей, 22% — для маленького ребенка, 13% — для тех, кто когда-то помог им, а 9% согласны на процедуру только за материальное вознаграждение, следует из опроса ВЦИОМ, проведенного в 2022 году.
Однако есть и другие проблемы. Некоторые болезни требуют частых переливаний, и постепенно организм больного вырабатывает на донорские клетки антитела. Например, такое может происходить у тех, кто страдает гемофилией. Болезнь может перейти в ингибиторную форму — это значит, что организм перестает принимать чужую кровь и отторгает ее. При малейшем кровотечении человеку требуется госпитализация. Кроме того, при такой форме болезни требуются ежедневные высокие дозы специальных препаратов, которые помогают иммунной системе адаптироваться к чужеродным клеткам. Терапия длится около трех лет, но для 30% людей она оказывается неэффективной. К тому же препараты стоят невероятно дорого: в месяц одному пациенту нужно около 6 миллионов рублей.
Главное же, что следует знать, — донорскую кровь заменить невозможно. Да, есть искусственные аналоги, но они неполноценны. Их можно использовать лишь для экстренной помощи — например, дать пациенту возможность продержаться до того момента, когда ему перельют настоящую кровь.
Впрочем, ученые упорно работают над созданием альтернативы. И последние разработки с использованием стволовых клеток дали многообещающие результаты.
Создание искусственного костного мозга
Большинство клеток человеческого организма имеет только одно назначение. Например, когда делится мышечная клетка, вторая будет тоже мышечная. Деление происходит до 50 раз за весь срок ее жизни. При этом есть клетки, например кровяные и нервные, которые не могут делиться, поэтому эритроциты жизнеспособны всего лишь четыре месяца.
Помогают организму стволовые клетки. Они бывают нескольких типов. Одни универсальны — из них могут развиться практически любые виды клеток, например эмбриональные. Другие имеют более узкую направленность, например костный мозг, который производит кровяные клетки.
В теории процесс кроветворения может происходить в лабораторных условиях. Сотрудники Оксфордского университета и Университета Бирмингема ведут над этим работу с 2009 года. Они произвели искусственный костный мозг, в который высаживают стволовые клетки доноров. После чего ученые воссоздают биохимические сигналы, которые стимулируют клетки делиться и трансформироваться в красные кровяные тельца.
Британцы надеются, что искусственно созданные эритроциты будут иметь такую же функциональность, что и естественные. Но пока исследования проводились только на животных и некоторых культурах тканей. Совсем недавно их попробовали внедрить в человеческую кровеносную систему.
Первый цикл исследований пройдет при участии десяти добровольцев, у которых нет противопоказаний по здоровью. Из них двоим людям уже провели переливание. По прошествии четырех месяцев, когда погибнут внедренные кровеносные клетки, участники исследования пройдут еще через одну процедуру. Но на этот раз им перельют уже обычную донорскую кровь. После чего ученые изучат полученные результаты, сравнят их между собой и сделают выводы об эффективности применения искусственного костного мозга.
Переливание искусственной крови — спасение для миллионов людей
Если эксперимент удастся, ученые смогут производить эритроциты в промышленных масштабах. Тогда проблема дефицита донорской крови будет решена, и это станет отличной новостью для тех, кому переливание требуется регулярно. Но далеко не только для них. По информации ВОЗ, каждому третьему человеку на планете хотя бы раз в жизни требуется переливание крови. Это как минимум 2 млрд 666 млн землян — сегодняшнее число обычных донаций способно спасти максимум 357 млн человек.
Несмотря на то, что эритроциты живут четыре месяца, переливать кровь пациентам, которые нуждаются в постоянной процедуре, приходится чаще, так как в донорской крови есть в том числе и старые клетки. Но слишком частые переливания чреваты осложнениями. А выращенные в пробирке эритроциты будут полностью новыми — значит, частоту процедур можно будет сократить.
Однако вряд ли в скором времени искусственные красные кровяные тельца появятся в процедурных кабинетах: клинические испытания проходят лишь первую фазу. Сейчас устанавливают, насколько процедура безопасна и как ее перенесут добровольцы. Если первый этап пройдет успешно, к исследованию привлекут «профильных» пациентов. На третьей фазе тестировать искусственную кровь будут на большой выборке участников. Тогда-то и должно окончательно подтвердиться, что процедура эффективна. Кроме того, ученые должны выявить возможные побочные эффекты.
Даже если все фазы испытаний пройдут успешно, на то, чтобы наладить промышленное производство, по оценкам экспертов, уйдет около 10–15 лет. А значит, в ближайшем будущем единственной надеждой и спасением для людей, которым требуется переливание, останутся доноры.
В 2015 году Россия и 192 другие страны ООН утвердили Цели устойчивого развития (ЦУР) на период до 2030 года включительно. Третья из них — «Обеспечение здорового образа жизни и содействие благополучию для всех в любом возрасте». В ее рамках государство, бизнес и НКО планируют совместными усилиями снизить уровень смертности новорожденных и дошкольников, сократить на 30% преждевременную смертность, гарантировать общий доступ к качественным и эффективным медицинским услугам.
Каждый из нас способен помочь достижению этой цели. В частности, если будет помнить о людях, жизнь которых может быть спасена благодаря донорской крови.
Подписывайтесь на наш канал в Telegram
Автор
Виталина Слепухова